Ganzheitliche Biologische Therapien
„Wenn uns etwas aus dem gewohnten Gleis wirft,
bilden wir uns ein, alles sei verloren;
dabei fängt nur etwas Neues, Gutes an.“
Leo Tolstoi

©AdobeStock, 607434729, wernerimages
Die vier Säulen der ganzheitlichen, biologischen Krebstherapie
Wir möchten Ihnen in dieser Hinsicht von der Diagnosestellung bis zur Therapieplanung sowie der biologischen Begleitung von z. B. Chemo- oder Strahlentherapie Hilfe bei Nebenwirkungen eine Hilfestellung geben. Wir zeigen Ihnen außerdem Wege auf, was Sie selbst für sich und Ihren Gesundungsprozess tun können.
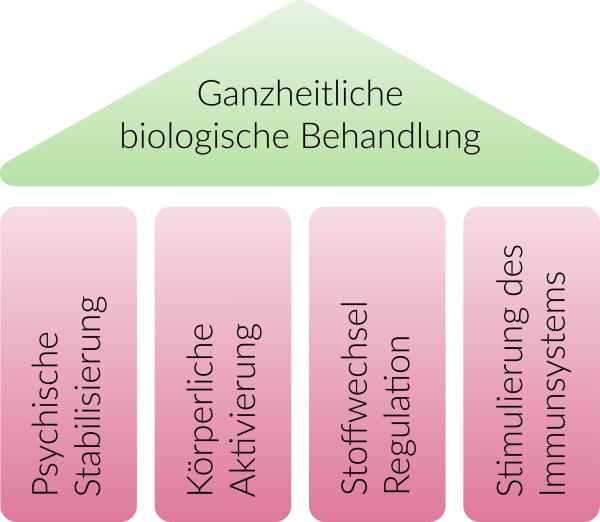
Hier erläutern wir Ihnen die Ansatzpunkte komplementärer Krebstherapien. Ausgehend von den vier Säulen der Biologischen Krebstherapieinformieren wir Sie über folgende Möglichkeiten:
Die dargestellten biologischen Therapien sind prinzipiell bei allen Tumorarten anwendbar. Zurückhaltend sollte man mit stark immunmodulierenden Therapien bei akuten systemischen Erkrankungen (Akute Leukämien und Lymphome) sein. Berücksichtigt werden müssen auf jeden Fall die genaue Diagnose bzw. die genauen Befunde sowie die derzeit bereits angewendeten Therapien.
Unser ärztlicher Beratungsdienst berät Sie gerne individuell.


